- 591-2- 2201547
- consultamedica@alfredozeballos.com
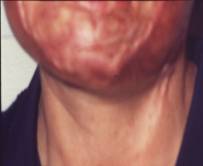
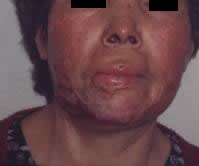
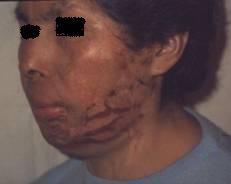
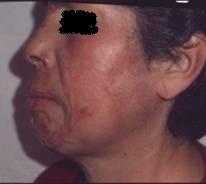
CICATRICES
Las heridas cutáneas a veces cicatrizan de un modo exagerado, dando lugar a la aparición de cicatrices hipertróficas y queloides. Las síntesis de colágeno es significativamente más elevada que en la piel normal, los fibroblastos de las cicatrices queloides producen cantidades elevadas de colágeno, tanto en vitro como en vivo.
¿ Qué mecanismos inducen a la formación de cicatrices hipertróficas o queloides?. El número de fibroblastos y la actividad normal disminuye después de la tercera semana, en una herida que cicatriza normalmente, mientras, que los fibroblastos del queloide persisten, proliferan y secretan colágeno cerca de capilares formados de nuevo; esto puede continuar por varios meses o años, además que los fibroblastos del queloide tienen una respuesta aumentada a los efectos del factor de crecimiento de transformación-Beta (TGF-Beta ) y factor de crecimiento- like-insulina-1, producen mayor cantidad de fibronectina y colágeno, muestran una mayor capacidad proliferativa y son más resistentes a la muerte celular apoptótica, en comparación a los fibroblastos normales.
Factores genéticos, con una expresión anormal de genes pueden jugar un rol importante en la formación de queloides, los cuales interactúan con factores nutricionales, bioquímicos e inmunológicos. Los ácidos grasos de membrana que regulan las vías de señalización entre la membrana y el núcleo celular, el crecimiento celular y muerte, interacciones inmunológicas, angiogénesis e hipoxia sirven como plataforma para entender la formación de queloides.
Los procesos inflamatorios prolongados y mediados por citoquinas, están asociados típicamente con aumento del metabolismo del acido araquidónico (AA), incremento en la expresión de COX-2 y síntesis de prostanoides, inducción de citoquinas proinflamatorias (TNF-Alfa, interleuquina-1, interleuquina -6), y generación de radicales libres y óxido nítrico y por lo tanto, la salida y vaciamiento constante de las fuentes de ácidos grasos esenciales , con capacidad antiinflamatoria, lo cual puede contribuir a una deficiencia de ácidos grasos esenciales de la membrana y consecuentemente vías de señalización (membrana celular y núcleo) anormales. También se conoce que metabolitos proinflamatorios, citoquinas y el factor de crecimiento endotelial vascular (VEGF), pueden estimular la angiogénesis e inducir hipoxia en el tejido, el mecanismo de hipoxia estimula y aumenta la actividad del factor de crecimiento de transformación-Beta (TGF-Beta) y por consiguiente la sobreproducción de colágeno 1.
Existe un desequilibrio entre la producción de fibroblastos y la apoptosis durante la formación del queloide y además una alteración en la regulación de la proteína p53, combinada con un aumento de otros oncógenos y la proteína antiapoptotica Bcl-2, aumento de la proliferación y disminución de la muerte celular apoptótica en la formación de los queloides.
Varios tratamientos han sido propuestos a través de los años con éxitos variables, los cuales han sido divididos en métodos con y sin cirugía y otros tratamientos combinados. Los tratamientos más prominentes incluyen: cirugía, terapia con laser, radiación, crioterapia, inyecciones intralesionales con esteroides, bleomicina, 5-fluorouracilo, verapamilo y últimamente el agente antineoplásico Mitomicina C.
Otros agentes usados recientemente son, aquellos en contra del factor de crecimiento de transformación-Beta (TGF-Beta), el tranilast, péptido p144, tamoxifen y triamcinolona. Terapias locales antiangiogénicas han sido reportadas como eficaces en el tratamiento y prevención de la recurrencia de queloides y cicatrices hipertróficas, como el tacrolimus tópico, el cual inhibe la señalización gli-1 y el imiquimod que induce la producción de interferones tipo 1 e IL-12 a través de la interacción de receptores like-toll 7.
Todo lo mencionado anteriormente, nos muestra la irregularidad de los resultados obtenidos, lo cuál significa que el tratamiento de los queloides con mínimas complicaciones sigue siendo un desafío. Aunque los ensayos más recientes están dirigidas a nivel de la optimización en la composición de los ácidos grasos de la membrana de los fibroblastos, manipulación de las vías metabólicas de la cascada del ácido araquidonico, la expresión de COX-2, los eventos oxidativos y la manipulación de los genes implicados, para facilitar una cicatrización normal.
Nosotros hemos realizado tratamientos combinados con cirugía y radioterapia, cirugía con la aplicación local de tacrolimus e imiquimod, crioterapia con las inyecciones de 5-fluorouracilo y triamcinolona. Terapias de compresión con silicona local, con resultados favorables y a futuro pretendemos aplicar nuevas terapias con renovación cutánea por láser fraccional (Fraxel, Reliant Technologies), renovación cutánea por plasma (utiliza pulsos de milisegundos de plasma de nitrógeno), terapia local y sistémica con ácido Eicosapentaenoico (EPA), ácido Docosahexaenoico (DHA), omega 3 y Mitomicina C, en aplicación local e intralesional .